每年的11月18日-24日,全球迎来“世界提高抗微生物药物认识周”,倡议提醒我们共同应对抗微生物药物耐药性(AMR)的严峻挑战。今年的主题是“立即行动:守护当下,保障未来(Act Now: Protect Our Present, Secure Our Future)”,呼吁我们即刻采取行动。
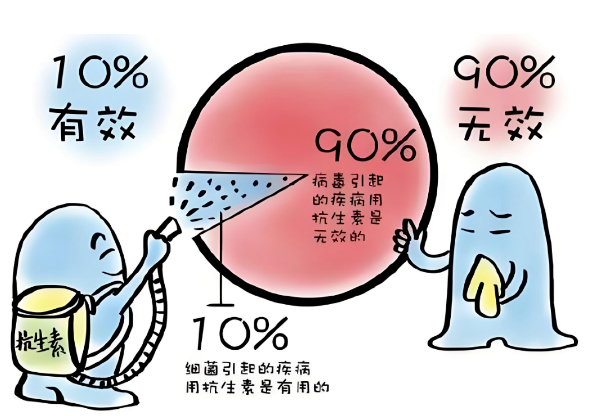
抗微生物药物是能杀灭或抑制病原微生物(细菌、真菌、病毒、寄生虫等)生长繁殖的药物,广泛用于预防和治疗人类、动物及植物感染,主要包括四大类: ·抗菌药物:如阿莫西林、头孢丙烯、阿奇霉素、左氧氟沙星、甲硝唑、多西环素等; ·抗病毒药:如奥司他韦; ·抗真菌药:如氟康唑、伏立康唑; ·抗寄生虫药:如吡喹酮。 当细菌、病毒、真菌和寄生虫等微生物与抗微生物药物多次接触后,会逐渐降低对药物的敏感性,甚至完全“失效”——这就是抗微生物药物耐药性。一旦产生耐药性,原本有效的药物将无法控制感染,不仅会导致病情反复、传播风险增加,更可能引发严重疾病甚至死亡,让人类面临“无药可用”的危机。 滥用抗微生物药物不仅无法治病,还会带来多重健康与社会负担,主要包括: ·直接损害肝、肾等器官功能; ·破坏体内菌群平衡,降低免疫系统防御力; ·加速耐药菌株产生,导致药物失效、无药可用; ·延长住院治疗时间,增加康复难度; ·提高感染性疾病的病死率; ·加重个人医疗负担与社会医疗资源消耗。 日常生活中,许多人对于抗微生物药物的使用存在认知偏差,这些误区正是导致耐药性加剧的重要原因: 误区1:抗微生物药物 = 消炎药? 错!头孢、阿莫西林等并非直接“消炎”,而是通过杀灭致病微生物,间接消除其引发的炎症。对于牙龈发炎、关节炎等非感染性炎症,使用抗微生物药物毫无效果,反而会增加耐药风险。 误区2:抗菌药物可治疗感冒? 错!普通感冒和流感多由病毒引起,而抗菌药物仅对细菌有效,对病毒完全“束手无策”。滥用抗菌药物治疗感冒,只会徒增耐药性。 误区3:多种药物联用更有效? 错!每种抗菌药物的“抗菌谱”(针对的细菌种类)不同,盲目联用可能导致药效抵消,还会增加毒副作用风险。原则上“能单用不联用”,需由医生根据病情判断。 误区4:只选贵的,不选对的? 错!药物的好坏与价格无关,关键看是否“对症”。例如,普通细菌感染用便宜的青霉素可能就有效,无需追求高价新药。盲目选择高价药,反而可能诱导耐药。 误区5:症状好转就立即停药? 错!不同感染的用药疗程不同,症状好转仅代表病原体被抑制,并未完全清除。擅自停药会导致残留病原体卷土重来,甚至产生耐药性,必须按医嘱完成整个疗程。 误区6:新药、贵药一定更好? 错!每类抗微生物药物都有其优势与适用范围,并非“越新越贵越好”。病原学明确的感染,用针对性强的“窄谱药物”更安全,避免使用广谱药物诱发耐药。 误区7:可以和家人朋友分享药物? 错!药物过敏风险因人而异,且不同人群、病情的用药方案差异极大。分享药物可能导致过敏或延误治疗,家中也不建议大量囤药,避免过期浪费与滥用风险。 老年人、孕妇、儿童等特殊人群,用药需格外谨慎,需严格遵医嘱: ·老年人:器官功能衰减,药物代谢能力下降,医生会根据个体情况酌情减量; ·孕产妇:妊娠期间尽量避免用药,确需使用时需权衡母体与胎儿风险;哺乳期用药后,部分药物(如红霉素)会通过乳汁分泌,可能需暂停哺乳; ·儿童:氨基糖苷类、糖肽类有耳肾毒性,小儿需避免;四环素类会导致牙齿黄染,8岁以下禁用;喹诺酮类影响骨骼发育,18岁以下未成年人禁用。 遏制抗微生物药物耐药性,不是某个人或某个部门的事,需要每个人从自身做起: ·不随意买药:抗菌药物多为处方药,须凭处方购买,不私自到药店选购; ·不自行选药:由专业医师根据诊断结果选药,不凭广告或经验自行用药; ·不随意服药:经医院诊断后按医嘱服药,感冒等小病不盲目用抗菌药物,不与他人共用或使用剩余药物; ·不随便停药:按时、按剂量、按疗程服药,维持体内有效药物浓度; ·注重个人卫生:勤洗手、多通风、避免接触病人,从源头减少感染风险; ·加强锻炼:增强免疫力,降低感染概率,减少药物使用需求; ·不随意乱扔药物:过期药物属于有害垃圾,需投入有害垃圾桶,防止不法回收与环境污染。 让我们携手行动,成为抗微生物药物的守护者,为当下和未来的健康共同努力!